干细胞疗法作为治疗严重创伤性脑损伤(TBI)的新型再生医学策略,正受到日益广泛的关注。
干细胞治疗重度创伤性脑损伤(275例),随访6个月,神经功能和活动功能方面得到改善

一、重度创伤性颅脑损伤(TBI)为何难以治疗,以及为何需要新的治疗策略?
重度创伤性颅脑损伤(TBI)是神经外科领域的重大临床挑战,其全球年发病率高达约6900万例,其中重度TBI约占548万例(发病率约每10万人73人),常导致严重的神经功能缺损和高致残率。损伤后的病理生理级联反应包括神经元丢失、炎症反应和神经可塑性受损,这些过程共同引发持续的运动和认知功能障碍。
传统的治疗方法(如手术干预、药物支持和康复治疗)虽能部分缓解症状,但在全面恢复神经功能方面效果有限,难以逆转深层损伤。因此,探索创新的治疗策略(如干细胞治疗)已成为迫切需求。
二、干细胞治疗在重度TBI中有何潜力,其作用机制和当前研究证据如何?
干细胞治疗作为一种再生医学手段,利用间充质干细胞(MSCs)和神经干细胞(NSCs)的再生能力,通过多机制作用于TBI后修复。这些机制包括:分泌神经营养因子、减轻兴奋性毒性、分化为神经元和星形胶质细胞,以及控制炎症反应、促进神经发生和血管生成。
临床前研究已显示积极效果,例如Schantz等人(2025年)对啮齿动物模型的系统性综述表明,人源神经干细胞移植能显著减少病灶体积、改善空间学习和记忆能力,并在神经功能缺损评分和运动协调测试中表现出急慢性功能恢复趋势。
尽管这些证据支持干细胞治疗的神经保护和功能恢复潜力,但针对人类TBI的定量综合分析仍较为缺乏。因此,系统评估干细胞治疗对重度TBI患者的影响至关重要,本荟萃分析旨在量化其临床和功能结局的效益。
三、方法
本研究遵循了系统评价的最高标准(PRISMA指南),并在PROSPERO平台前瞻性注册。研究人员系统检索了四大数据库,最终从365篇文献中筛选出11项符合标准的研究纳入分析。这些研究的纳入标准极为明确:患者需为重度TBI(GCS≤8分),并具备影像学证实的局灶性运动功能缺损,且随访期至少为两周。同时,研究设定了清晰的排除标准,如排除患有其他重大神经系统疾病或精神疾病的患者,以确保研究人群的同质性。
在质量评估与数据分析层面,研究采用ROBINS-I工具对纳入研究的七个关键领域进行偏倚风险评估。数据提取内容全面,包括人口学特征、干细胞治疗具体参数(如来源、类型、剂量、途径)以及多元化的结局指标。临床结局涵盖GCS、NIHSS等,功能结局则包括DRS、FIM、FMMA等量表。
安全性方面,研究对所有并发症进行了汇总,并计划按人群年龄、干细胞类型、给药途径等8个维度进行亚组分析。统计分析采用随机效应模型(使用限制性最大似然法,REML) 合并效应量,对比例数据应用了Freeman-Tukey双反正弦变换进行方差稳定化处理,所有分析均使用Stata 18软件完成,显著性水平设为p<0.05。
四、结果
文献筛选与纳入研究的质量评估:文献检索共获得365篇文章,其中84篇被识别为重复文献。去除重复文献后,剩余281篇文章进行筛选。根据预定的纳入和排除标准,排除了202项研究。对剩余的79篇文章进行全文评估,最终有11项研究被纳入荟萃分析(如图1所示)。
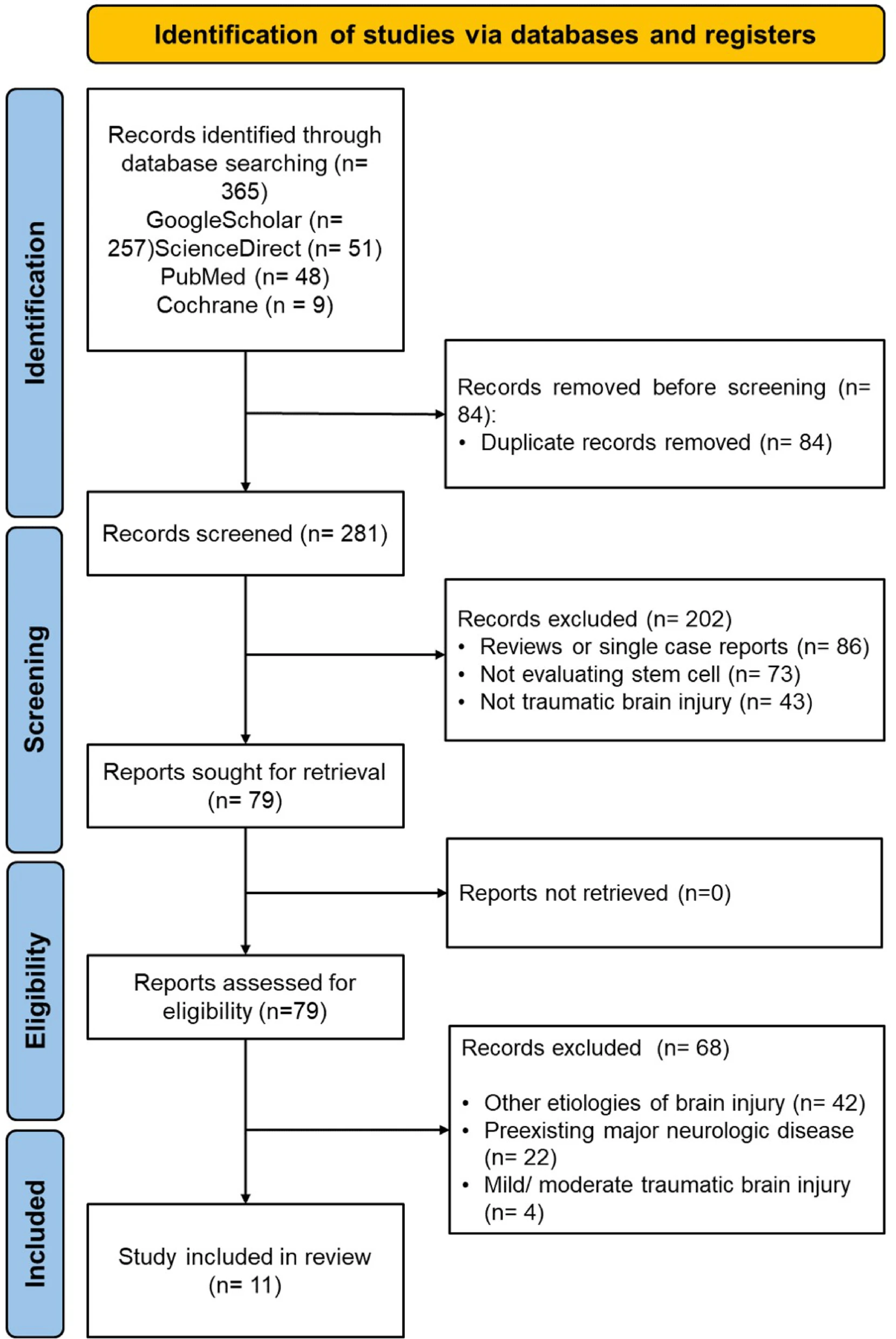
图1:PRISMA流程图
在这11项研究中,5项仅针对成人人群开展,而3项仅针对儿科人群。其余3项研究同时包含了成人和儿科受试者。关于TBI发生的时间阶段,2项研究在亚急性期进行,而4项研究针对TBI的慢性期。
在干细胞来源方面,8项研究使用了自体干细胞,而3项研究使用了异体干细胞。在干细胞类型上,9项研究采用了骨髓来源的干细胞,2项研究采用了脐带来源的干细胞。关于干细胞谱系,6项研究利用了单个核干细胞,而4项研究采用了间充质干细胞。
在给药途径方面,5项研究报告了静脉输注,3项报告了鞘内注射,2项采用了联合给药途径,1项采用了立体定向注射。在给药方案上,8项研究实施了单次给药方案,而3项研究应用了不同间隔的多次给药方案。
基于ROBINS-I工具的质量评估综合结果如图2所示。总而言之,本分析纳入的大多数研究在设计上缺乏对照,这在多个领域引入了较大的偏倚,评估结果从“低”到“严重”不等。因此,这些研究的整体偏倚风险被归类为“中等”。
五、基线特征和结局比例
本荟萃分析评估了纳入研究的基线特征,共包含11项研究,这些研究于2011年至2024年间在包括中国、印度、日本、土耳其、乌克兰、美国和越南在内的多个国家开展。表1详细列出了每项队列研究的特征。累计研究人群共275人,平均年龄为25.58±7.27岁,其中81%为男性。共有129例患者在干预后出现至少一种并发症。
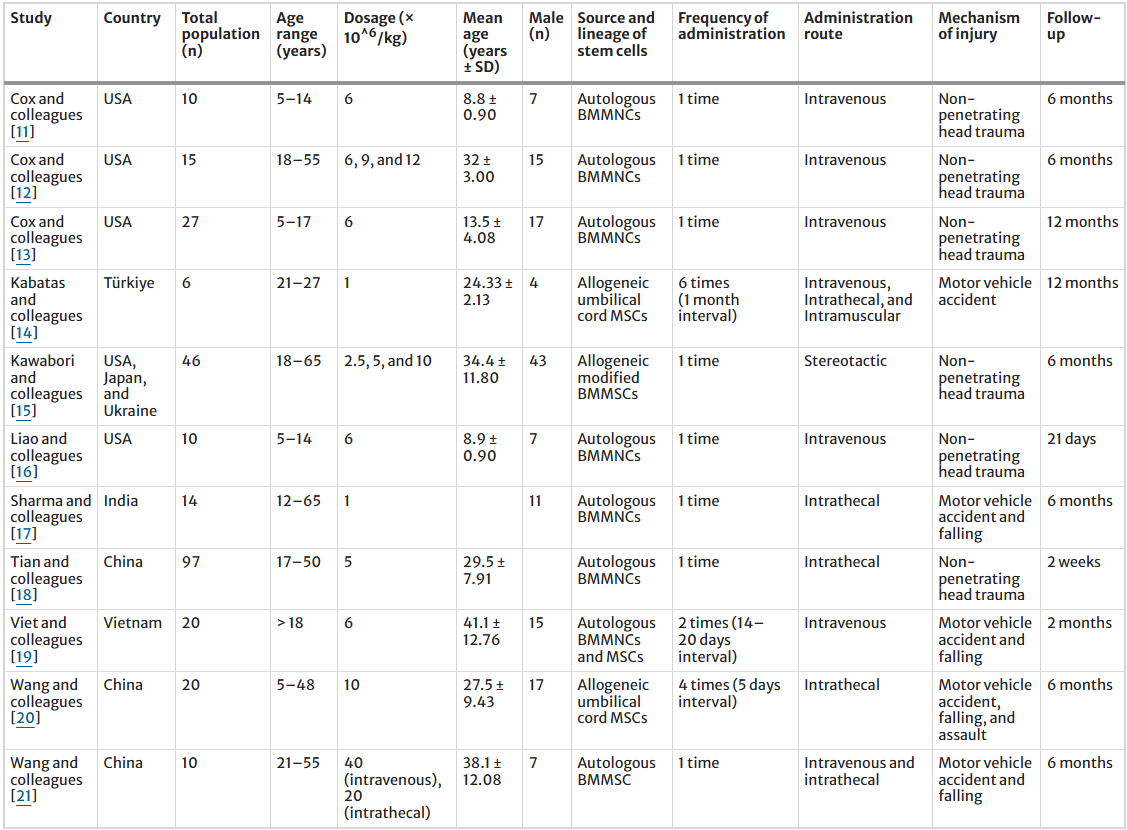
表1:纳入研究的人口统计学特征
最常报告的不良事件如下:头痛25例(8.80%),发热25例(8.80%),伤口并发症12例(4.23%),乏力10例(3.52%),呼吸道感染9例(3.17%),血压新发升高8例(2.82%),恶心或呕吐8例(2.82%),贫血7例(2.46%),头晕5例(1.76%),颅内压降低4例(1.41%),切口疼痛4例(1.41%),瘙痒3例(1.06%),关节痛3例(1.06%),躁动3例(1.06%),偏瘫2例(0.70%),癫痫发作1例。 (0.35%)。各研究的随访时间从2个月到12个月不等。成人和儿童人群的临床和功能结局比例见表2,相应的趋势图见图3。
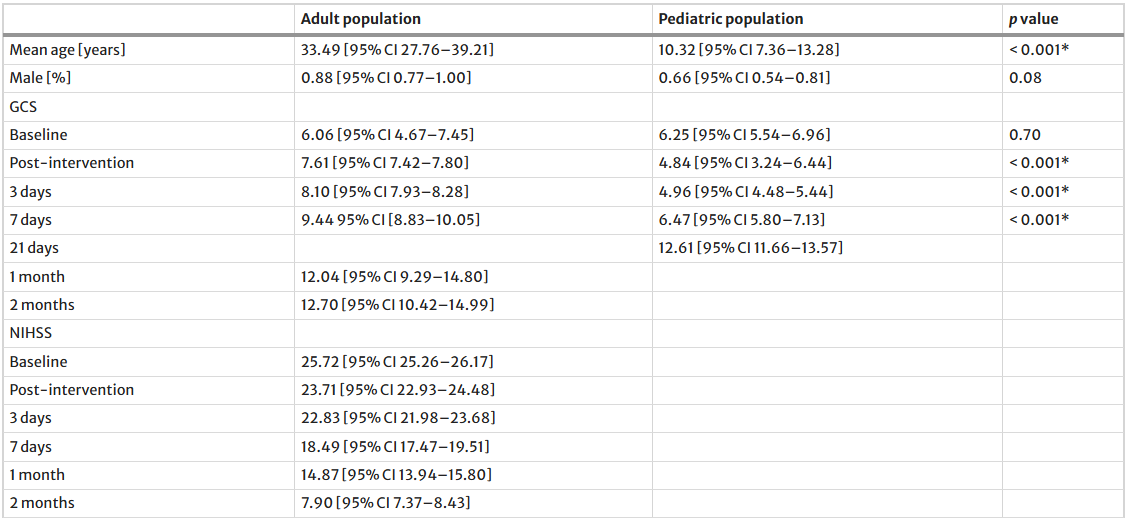
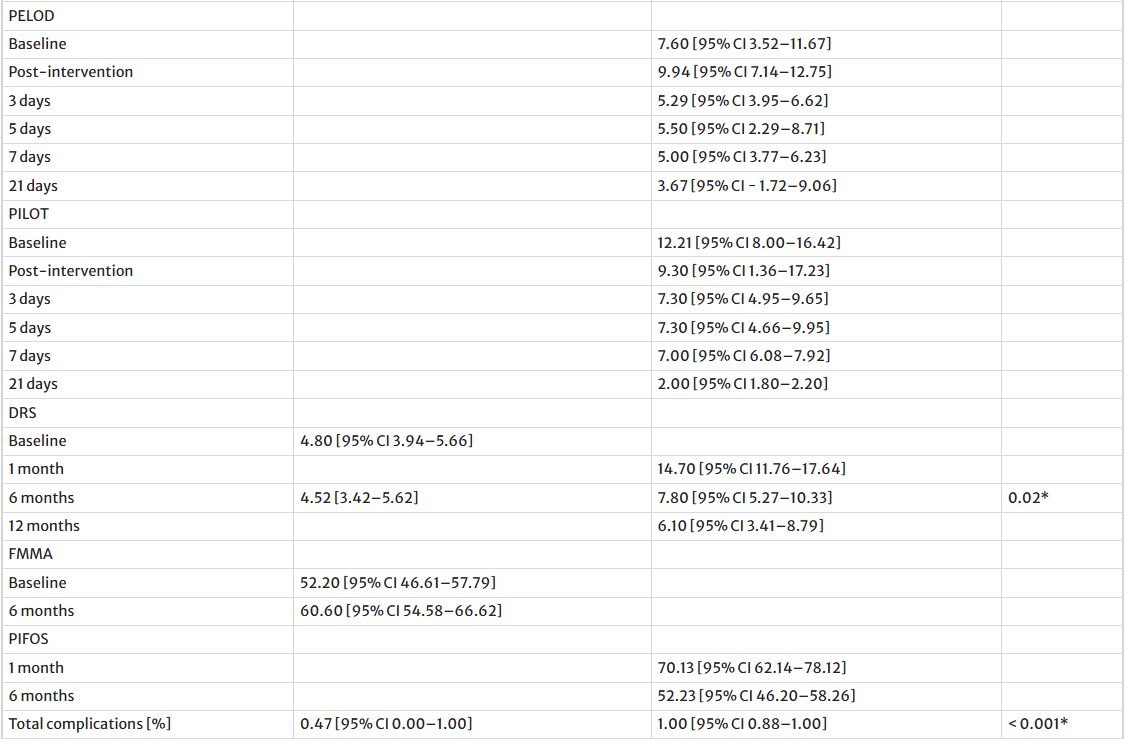
表2:临床和功能结果随时间变化的比例
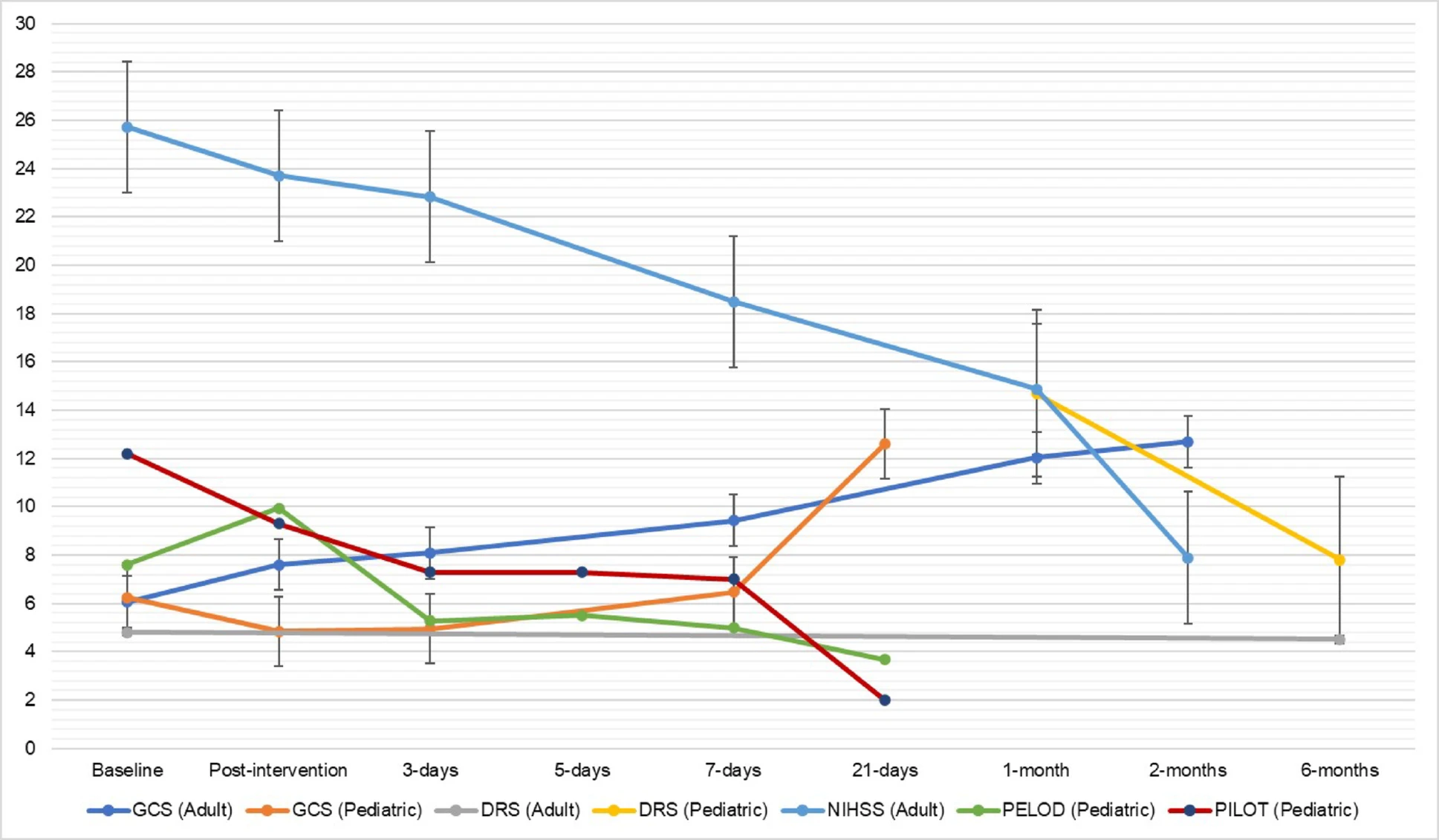
图3:成人和儿童人群临床和功能结局随时间变化的折线图。缩写:DRS:残疾评定量表,GCS:格拉斯哥昏迷量表,NIHSS:美国国立卫生研究院卒中量表,PELOD:儿童逻辑器官功能障碍评分,PILOT:儿童治疗强度分级
而儿童患者的康复过程更突出地体现在全身性指标的恢复上,其儿科序贯器官功能衰竭评分(PELOD)和儿科治疗强度评分(PILOT)均在第21天左右降至最低,提示多器官功能障碍减轻且所需的医疗干预强度下降。
长期功能结局与安全性的年龄分型:长期随访显示,成人与儿童患者在功能恢复水平和安全性上存在显著差距。在干预六个月后,成人患者在运动功能(FMMA评分提高至60.6分)和残疾程度(DRS评分4.5分)方面均表现出良好恢复。
01、与基线相比,临床结果随时间的变化:神经功能与全身状态持续改善,关键时间点明确
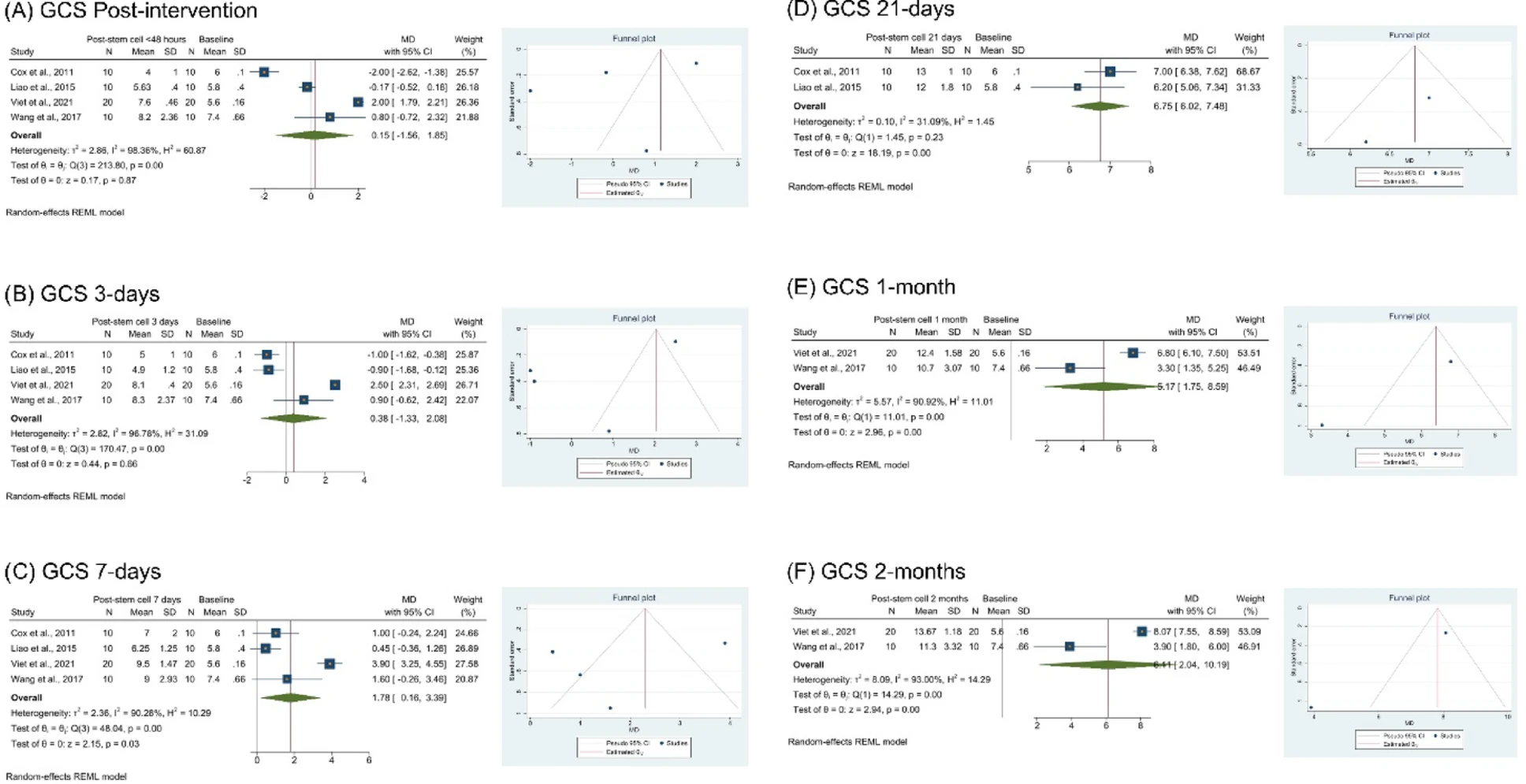
图4:干细胞治疗后格拉斯哥昏迷评分随时间推移的改善情况。缩写:GCS:格拉斯哥昏迷评分
反映局灶性神经功能缺损的NIHSS评分从术后即刻即开始显著下降,并在第2个月时下降幅度最大。
儿科评估指标(PELOD、PILOT)虽在术后即刻有短暂升高(如PELOD均差1.73;p=0.04),但随后显著降低,分别在第21天达到最低点,表明器官功能恢复与治疗强度需求降低。
同样,NIIHSS、PELOD和PILOT评分的降低所反映的临床改善情况见表3 。
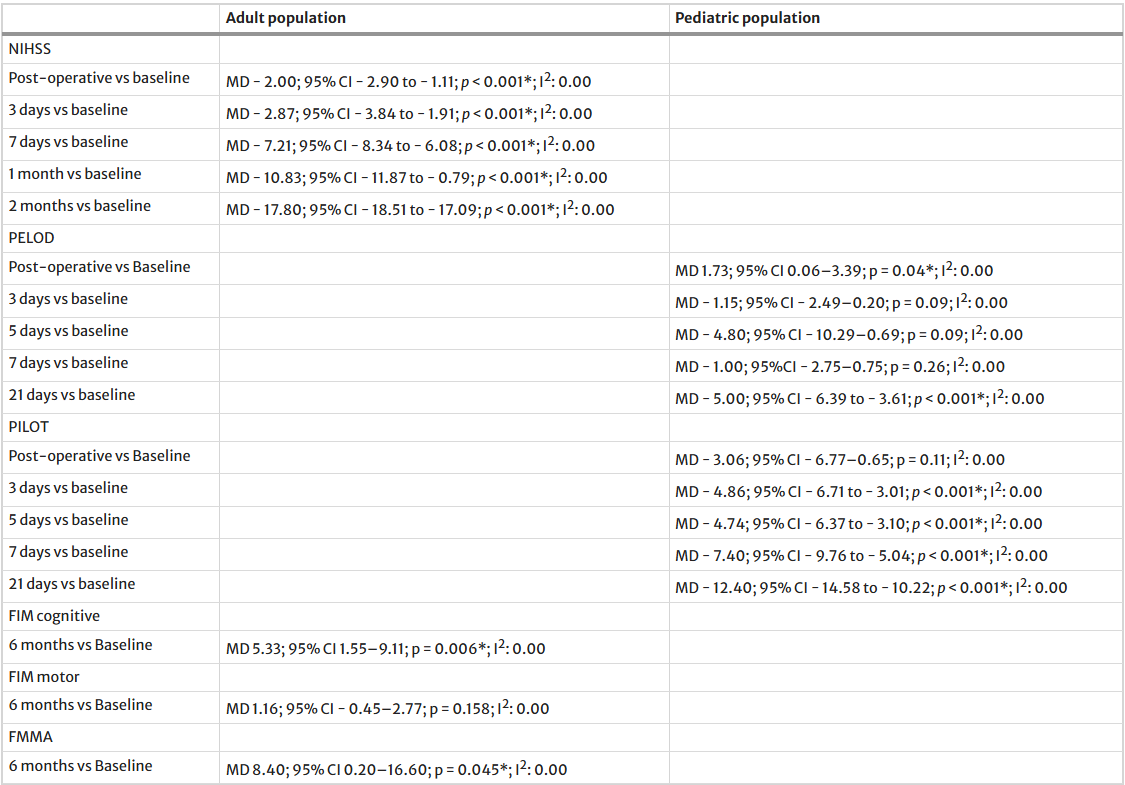
表3:干细胞治疗对临床和功能结果随时间变化的影响(与基线相比)
02、与基线相比,功能结果随时间的变化:长期运动功能与认知功能恢复趋势不同
在6个月的功能结局评估中,运动功能与认知功能恢复呈现差异。 Fugl-Meyer运动功能评估(FMMA)评分较基线显着提高,表明运动功能得到实质性改善。
然而,功能独立性评定(FIM)量表显示,其认知亚评分的改善具有高度统计学意义,而运动亚评分的改善则未达到统计学显着性。
03、并发症发生率受治疗时机、途径与随访时长显着影响
亚组分析揭示了影响并发症发生率的关键因素。治疗时机影响极显着:亚急性期治疗并发症发生率最低,而慢性期治疗则高达48%。给药途径是另一关键因素(p<0.001):鞘内注射最安全(发生率9%;95%CI 3–17%),而静脉注射和立体定向注射的报告中并发症发生率均达100%(表4)。

表4:总并发症亚组分析
随访时长同样具有显着影响(p<0.001):随访短于6个月的研究并发症发生率仅为7%,而随访≥12个月的研究则报告100%(95%CI 88–100%)。此外,使用异体干细胞的并发症发生率(87%;95%CI78–95%)有高于自体干细胞(35%;95%CI 0–93%)的趋势,但差异未达统计显着(p=0.091)。
通过解答三个问题分析这项研究的讨论结果
问题一:本研究在干细胞治疗重度创伤性颅脑损伤(TBI)方面取得了哪些关键疗效发现?
本研究首次对干细胞治疗重度TBI的疗效进行了定量荟萃分析,发现干细胞干预与神经功能和器官支持指标的持续改善显着相关。
具体而言,成年患者的格拉斯哥昏迷评分(GCS)从第3天起即呈现统计学意义的提升(如第21天均差6.75分),美国国立卫生研究院卒中量表(NIHSS)评分也从基线稳步下降(至第2个月均差-17.80分),表明意识水平和局灶性神经功能缺损得到明确改善。
此外,在长期功能随访结局中,运动功能(Fugl-Meyer评分改善8.40分)和认知功能(功能独立性评定认知亚评分改善5.33分)均有显着提高,证实干细胞治疗对促进神经修复具有积极效果。
问题二:成年与儿童患者对干细胞治疗的反应有何差异?
成年和儿童患者在治疗反应上存在明显差异。成年患者的神经功能恢复更为迅速和显着,GCS和NIHSS评分在早期即持续改善。
相比之下,儿童患者的早期GCS改善延迟且幅度较小,但其康复更多体现在全身性指标的恢复上:小儿脏器功能障碍评分(PELOD)和小儿重症监护治疗干预评分(PILOT)均在干预后第21天显着下降(均差分别为-5.00和-12.40分),提示多器官功能障碍减轻和治疗强度需求降低。
此外,安全性方面差异显着,儿童患者的并发症发生率高达100%,远高于成年患者的47%,突出年龄是影响治疗安全性的关键因素。
问题三:干细胞治疗的安全性和当前研究有哪些局限性?
干细胞治疗的安全性受多种因素影响。并发症发生率与给药途径密切相关:鞘内注射风险最低(发生率9%),而静脉和立体定向注射的并发症发生率均达100%。随访时间越长,并发症报告率也越高(≥12个月随访者达100%)。
此外,异体干细胞治疗的风险趋势高于自体来源。本研究存在若干局限性:所有纳入研究均使用NIHSS而非更适用于TBI的神经功能结局评分(NOS-TBI),可能影响结局测量的敏感性;研究间在干细胞来源、给药方案和随访时间上存在较大异质性;部分研究样本量小且报告不完整。因此,未来需要更大规模、设计严谨的随机对照试验来明确干细胞治疗的长期效益与风险。
结论
综上所述,这项涵盖275例患者的荟萃分析表明,干细胞疗法有望成为重度创伤性脑损伤的一种有效的辅助治疗策略。它能促进神经功能恢复,改善长期运动与认知结局,且通过优化给药途径(如鞘内注射)可管理安全性风险。尽管前景可观,但将其转化为常规临床实践之前,仍需进一步的高质量研究提供确凿证据。
主要参考资料:[1] de Liyis, B., Kusdiansah, M., Pratama Kusuma, G. et al. 干细胞治疗严重创伤性脑损伤的临床和功能结果:系统评价和荟萃分析。 埃及神经病学、精神病学和神经外科杂志 62 , 1 (2026). https://doi.org/10.1186/s41983-025-01063-3
免责说明:本文仅用于传播科普知识,分享行业观点,不构成任何临床诊断建议!杭吉干细胞所发布的信息不能替代医生或药剂师的专业建议。如有版权等疑问,请随时联系我。
郑重声明:本文版权归原作者所有,转载文章仅为传播更多信息之目的,如作者信息标记有误,请第一时间联系我们修改或删除,多谢。




发表回复