干细胞治疗糖尿病的安全性如何?效果有没有?这是近年来患者、家属以及医疗从业者最关心的两个核心问题。随着再生医学的迅速发展,干细胞疗法被视为“逆转糖尿病”的潜力方案之一——有报道显示,干细胞可以改善胰岛功能、提升胰岛素敏感性,甚至在部分病例中减少胰岛素依赖。但与此同时,“是否安全”“是否可靠”“是真突破还是营销话术”也成为绕不开的争议。
这篇文章将基于最新临床研究证据与官方指南,带你系统看懂干细胞治疗糖尿病的真实效果、安全性风险与应用现状——帮助你避开夸大宣传,抓住可信信息,判断这项技术离广泛应用还有多远。

一、干细胞治疗糖尿病的安全性如何?目前研究概况:改善有希望,但仍处于“早期探索”阶段
全球范围内,干细胞治疗糖尿病的临床研究正在稳步推进,但绝大多数仍处于早期阶段。
研究数量与阶段:截至2024年,全球登记的相关临床试验约143项。这143项临床试验分布在31个国家,其中中国占主导地位(47项,占33.3%)。大多数试验处于I-II期(119项,占83.2%),仅有少数试验进入III/IV期(16项,占11.2%),表明该领域仍处于早期探索阶段。目前共有19项试验(占13.3%)正在进行中,21项试验(占14.7%)已终止,87项试验(占60.8%)已完成(图1)。这表明,大规模、长期随访的高质量数据仍较为缺乏,距离广泛应用尚需时日。
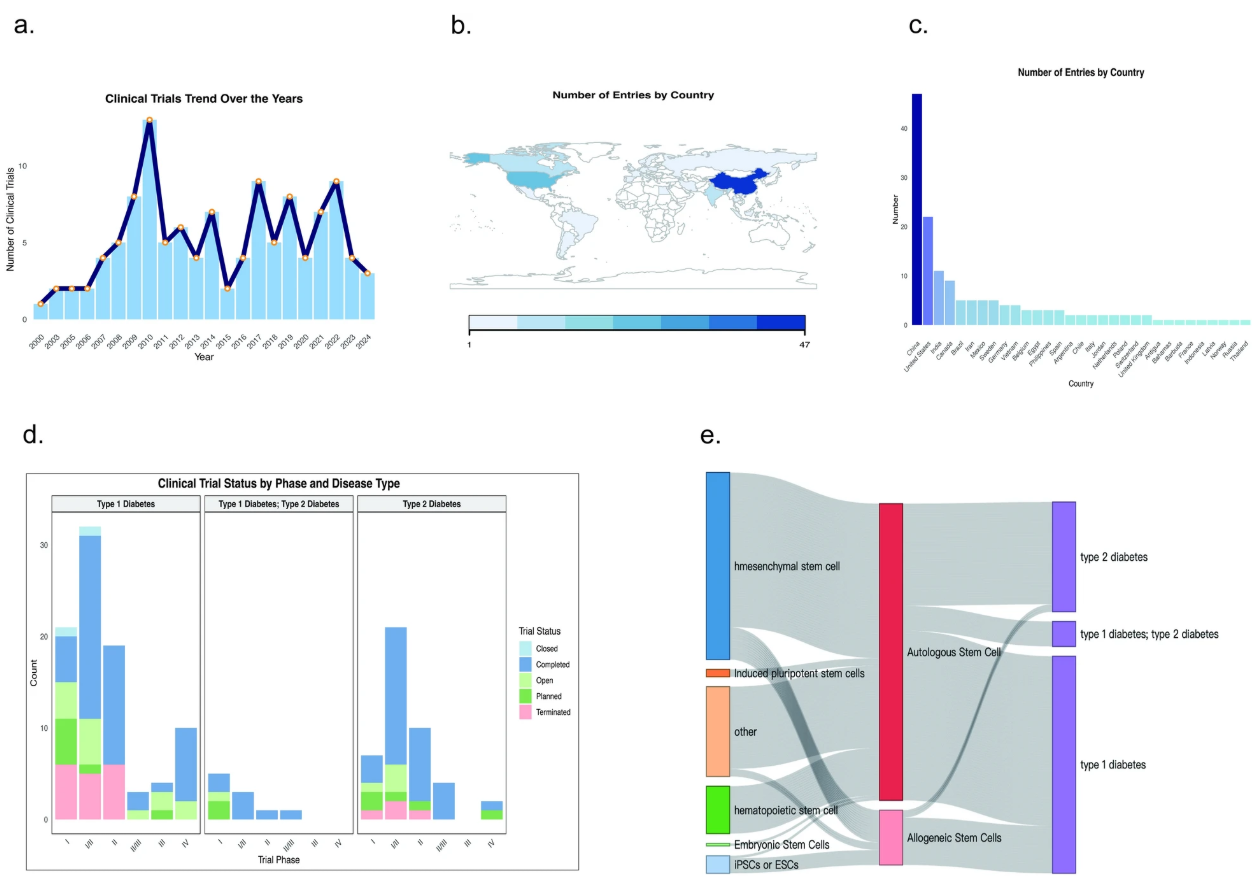
图1:2000年至2024年糖尿病干细胞疗法临床试验分析:a. 2000年至2024年间糖尿病干细胞疗法临床试验的启动情况。b .全球临床试验分布情况,深蓝色表示注册数量较高。c .各国注册临床试验数量排名(从高到低)。d .该图以柱状图的形式展示了不同类型糖尿病(1型糖尿病、1型和2型混合型糖尿病、2型糖尿病)在不同阶段(I期、I/II期、II期、II/III期、III期、IV期)的临床试验数量分布以及各阶段试验的状态。e .桑基图展示了干细胞类型(例如,间充质干细胞、诱导多能干细胞)、来源(自体或异体干细胞)以及糖尿病类型(1型糖尿病、2型糖尿病及其混合型)之间的治疗流程和分布比例。
聚焦疾病:研究主要针对1型糖尿病(T1DM),其次为2型糖尿病(T2DM)。
常用的干细胞类型包括:间充质干细胞(MSCs)、骨髓来源的造血干细胞(HSCs)与单核细胞(MNCs)、诱导多能干细胞(iPSCs)或胚胎干细胞(hESCs)分化的胰岛β样细胞。
不同的细胞类型、来源与给药方式,其疗效与安全性迥异。
二、疗效解析:数据积极,但非“万能神药”
现有临床数据揭示了干细胞疗法在改善糖尿病关键指标方面的积极信号。
改善胰岛功能:2020年,一项针对干细胞疗法治疗糖尿病的系统评价和荟萃分析(共纳入21项研究)显示,该疗法在治疗糖尿病方面展现出积极的疗效和良好的安全性。分析结果表明,干细胞疗法能显著改善1型糖尿病患者的胰岛功能与血糖控制,其C肽水平平均提升0.41,糖化血红蛋白(HbA1c)显著降低3.46%。对于2型糖尿病患者,该疗法同样能提升C肽水平(0.33)、降低HbA1c(0.87%),并使每日胰岛素需求量大幅减少约35.76单位。
减少胰岛素依赖:
2020年10月,在T1DM领域,一项干细胞疗法治疗1型糖尿病的疗效和安全性:最新系统评价和荟萃分析研究显示——干细胞治疗可显著降低糖化血红蛋白(HbA1c)水平,并提高空腹C肽水平和血糖曲线下面积(AUCC)。干细胞疗法还可能在短期内(3-6个月)降低胰岛素用量。
2025年6月,一个最新的、专门用于T1DM的先进疗法 VX‑880(干细胞来源胰岛细胞移植)在 III 期之前的 I/II 期试验中:12 名受试者中有 10 人在 12 个月后不再需要注射胰岛素。
维持长期效果:2023年,一项涵盖262名T2DM患者(6项临床试验)的分析指出,在12个月的随访期内,约70% 的患者HbA1c和空腹血糖得到改善,且C肽水平维持稳定。
核心提示:从以上数据看,干细胞治疗在某些受试人群确实展现了“改善β细胞功能”“降低胰岛素依赖”“改善血糖控制”的潜力。但值得强调的是:这些效果并非普遍、也非长期、且受试人数、随访时间均有限。
三、干细胞治疗糖尿病的安全性解析:目前数据整体偏乐观,但不能完全放松警惕
2.1 安全事件报告
总体来看,现有文献认为干细胞治疗糖尿病在“选定人群、严格监控下”是相对安全的。比如:
-
MSC治疗 T2DM 的那项研究中,262 例患者“没有严重不良事件(severe adverse events)”,仅个别出现恶心、呕吐。PMC
-
针对 T1DM 的 meta 分析报告:5 项随机对照试验中,有 2 例报告“治疗后无不良事件”,但也有研究报告包括感染、出血、腹痛等。PMC+1
-
在较新的 I/II 期研究(VX-880)中,所报道的主题是“胰岛细胞移植成功、减少低血糖严重事件”,尚未披露大规模长期安全数据。糖尿病协会

FORWARD试验的扩展研究显示,干细胞衍生胰岛细胞疗法仍有潜力使1型糖尿病患者摆脱对胰岛素的依赖。
可以得出:目前没有大规模显示“干细胞治疗糖尿病”必然导致严重安全问题的大数据。但“无严重不良事件”并不等于“完全无风险”。
2.2 潜在风险与限制
即便数据整体较为良好,仍有若干必须警惕的风险和局限:
-
免疫排斥与免疫抑制:对于那些移植外源或基因改造的细胞,常常需要免疫抑制或封装,长期使用免疫抑制有感染、肿瘤等风险。BioMed Central+1
-
肿瘤形成风险:尤其是使用 hESC/iPSC 等高增殖潜能细胞时,若分化不彻底或控制不好,有潜在肿瘤化、异位增殖风险。柳叶刀
-
长期持续性未知:已有研究周期多数为 1 年或更短,长期(5 年、10 年)效果和安全尚缺乏。PMC+1
-
样本量小、受试人群选择偏好:许多研究为早期、中期试验,受试者多为疾病早期、胰岛残余较多、年龄较轻者,实际临床转化时可能“效果弱于研究”。PMC+1
-
成本高、操作复杂、规范尚未统一:在我国或亚洲地区应用仍受限。
2.3 是否已有监管批准?
截至目前,对于糖尿病的“干细胞疗法”作为常规治疗、普遍推广尚未成为主流或被多个国家监管机构完全批准。
例如,虽然胰岛移植细胞疗法(如 Donislecel/“Lantidra”)已被美国批准用于 T1DM 的胰岛细胞移植,但这是捐赠胰岛细胞而非典型“干细胞疗法”意义上的干细胞(如 MSC/iPSC)治疗。维基百科
因此,患者若听到“干细胞能够治愈糖尿病”“摆脱胰岛素”这类宣传,仍应抱持谨慎态度。
四、理性看待干细胞治疗糖尿病的安全性:收益与风险并存,选择务必谨慎
-
哪些人群可能获益?
-
1型糖尿病患者,特别是病程较短、残留部分胰岛功能、频发严重低血糖者。
-
2型糖尿病患者,在常规治疗效果不佳,且希望改善胰岛功能、减少胰岛素用量时。
-
最关键的是,必须由正规大型研究中心进行评估与治疗。
-
-
我们该如何决策?
-
短期来看(1-2年),在正规临床中心接受治疗,安全性相对可控。
-
长期而言,广泛人群的安全性、疗效持久性与成本效益,仍有待时间检验。
-
坚决避免选择那些夸大宣传、操作不透明的非正规机构,其细胞来源、质量与术后管理均无法保障,风险极高。
-
所以,对大部分患者而言,干细胞治疗目前更多应视为“有希望的研究性治疗或补充治疗手段”,而不是“常规、必选、肯定治愈”的方案。
五、总结与患者行动指南
回到最初的两个问题:
-
安全性如何? 在正规、受严格监管的临床环境中,干细胞治疗展现出可接受的安全性,但远非“零风险”。
-
效果有没有? 有。现有证据表明,其在改善胰岛功能、降低HbA1c、减少胰岛素依赖方面具有明确潜力,但并非对所有人都有效,也尚未达到“根治”标准。
给患者的行动建议:
-
保持理性期待:将其视为一种有前景的“研究性”或“补充性”疗法,而非取代当前标准治疗(胰岛素、口服药、生活方式管理)的万能方案。
-
选择正规渠道:若考虑参与,务必选择国家监管批准的正规医院或临床试验,详细了解细胞来源、方案、潜在风险、费用及随访计划。
-
切勿中断现有治疗:在接受任何新疗法期间,都必须在医生指导下维持现有规范治疗。
-
警惕夸大宣传:对承诺“根治”、“彻底摆脱胰岛素”的宣传保持高度警惕。
未来五到十年,随着更多III期临床结果公布与技术迭代成熟,干细胞治疗在糖尿病领域的角色或将更加清晰。但就目前而言,谨慎乐观、理性选择,是患者最明智的态度。
郑重声明:本文版权归原作者所有,转载文章仅为传播更多信息之目的,如作者信息标记有误,请第一时间联系我们修改或删除,多谢。

发表回复