介绍
晚期帕金森病(APD)的特征是运动和非运动症状的波动,难以通过调整口服左旋多巴和多巴胺激动剂(DA)的剂量来控制。促成因素包括纹状体进行性神经退行性改变、脉冲式多巴胺能刺激导致的不稳定药物血浆浓度以及运动回路的可塑性改变。
与口服片剂相比,帕金森病输液疗法 (IT) 能维持更稳定的血浆浓度,绕过胃肠道吸收的变异性,从而减少症状波动。
在过去的几十年里,输液已被确立为治疗APD运动波动的一种安全有效的策略。目前的指南建议尽早开始使用辅助设备治疗(DATs)。但是由于缺乏直接比较不同可用IT方案的随机对照试验,治疗选择尚未标准化。
尽管如此,用于治疗APD的IT疗法领域正在迅速发展。新化合物、药物输送系统的技术进步以及输注方案的改进,都为优化治疗效果带来了巨大的希望。
经批准用于帕金森病(PD)的输注疗法
目前获批用于帕金森病的输注疗法(IT)包括:左旋多巴-卡比多巴肠凝胶(LCIG)、持续皮下阿扑吗啡输注(CSAI)、皮下输注的磷酸左旋多巴-磷酸卡比多巴(LDp/CDp),以及在部分国家获批的左旋多巴-恩他卡朋-卡比多巴肠凝胶(LECIG)。所有这些疗法均被证实可安全有效地减少“关”期时间、延长良好“开”期运动功能时间,并对非运动症状亦有改善作用。现代输注泵可在全天内实现个体化输注速率调节,并允许在医生指导下追加剂量,以避免药物滥用。总体而言,输注疗法的耐受性与输注部位相关及药物特异性不良事件(AEs)的发生密切相关。
左旋多巴凝胶制剂通过经皮内镜下胃空肠造瘘术(PEG-J)直接持续输注至空肠。由于该操作具有侵入性,通常不推荐用于年轻患者;但在左旋多巴需求量高或存在严重吞咽困难需肠内营养的情况下,该疗法可能尤为有益。LCIG于20世纪90年代研发,分别于2004年在欧洲和2015年在美国获批用于晚期帕金森病(APD)。其可显著减少“关”期时间,增加无致残性异动症的“开”期时间。尽管不良事件较为常见(尤其是装置相关并发症),但很少导致治疗中止。如有临床需要,每日输注时间可从常规的16小时延长至24小时,以缓解夜间困扰症状(如运动不能)。
LECIG是一种新型制剂,在LCIG基础上添加了恩他卡朋,旨在降低总体左旋多巴暴露量、减轻3-O-甲基多巴蓄积,并提升输注泵的使用便利性。早期数据显示其疗效和耐受性与LCIG相似。通过抑制COMT酶,LECIG可能降低周围神经病变风险;然而,由于恩他卡朋不耐受所致的胃肠道不良事件(尤其是腹泻)可能导致治疗中断。就治疗成本而言,一项基于登记数据的真实世界研究近期提示LCIG可能优于LECIG,但该结论尚需进一步验证。值得注意的是,LECIG的全球可及性较LCIG更为有限:该药最初在瑞典获批,随后在其他欧洲国家、以色列和澳大利亚上市。
抗帕金森病药物也可通过皮下途径给药,从而避免PEG-J置管。CSAI虽在欧洲早已上市,但直至近期才获得美国FDA批准。临床研究已证实CSAI可有效减少“关”期时间并增加良好“开”期时间。新出现的证据表明,夜间阿扑吗啡输注可能对睡眠质量具有积极影响。常见不良事件包括恶心、嗜睡、低血压和输注部位反应(如皮下结节),通常可通过辅助治疗和适当的部位护理加以控制。
近期上市的LDp/CDp(ABBV-951)是一种左旋多巴-卡比多巴的皮下注射前体药物制剂。其配套输注泵支持个体化给药并可实现24小时持续输注。与口服左旋多巴相比,LDp/CDp显著延长了无致残性异动症的“开”期时间,并减少了“关”期时间。进一步分析还显示其在改善睡眠、减少跌倒、缓解晨起运动不能及提升生活质量(QoL)指标方面具有优势。输注部位反应较为常见(发生率高达72%),但大多为轻度;约25%的患者因幻觉和输注部位反应而中止治疗。
疗法对比分析
为了方便理解,我将四种疗法的关键信息整理成对比表格:
| 特性 | 左旋多巴-卡比多巴肠凝胶 (LCIG) | 左旋多巴-恩他卡朋-卡比多巴肠凝胶 (LECIG) | 持续皮下阿扑吗啡输注 (CSAI) | 磷酸左旋多巴-磷酸卡比多巴 (LDp/CDp) |
|---|---|---|---|---|
| 给药途径 | 经PEG-J管直接输注至空肠 | 经PEG-J管直接输注至空肠 | 皮下输注 | 皮下输注 |
| 核心机制 | 持续补充左旋多巴,绕过胃排空 | 在LCIG基础上添加恩他卡朋,抑制COMT酶 | 持续刺激多巴胺受体 | 左旋多巴/卡比多巴的前体药物,皮下吸收后转化为活性成分 |
| 主要优势 | 显著减少“关”期;可24小时输注 | 可能降低左旋多巴总剂量和3-OMD蓄积;使用更便利 | 避免侵入性PEG-J手术;对夜间睡眠可能有改善 | 避免侵入性PEG-J手术;支持24小时输注;改善非运动症状(如跌倒、晨起运动不能) |
| 主要劣势/不良事件 | 装置相关并发症常见;侵入性操作 | 胃肠道不良事件(如腹泻);全球可及性差;成本可能更高 | 输注部位反应(皮下结节);恶心、嗜睡、低血压 | 输注部位反应非常常见;幻觉风险导致停药 |
| 适用人群/特点 | 左旋多巴需求高、严重吞咽困难者 | LCIG的升级版,旨在优化疗效和便利性 | 不愿或不宜进行PEG-J的患者 | 新型疗法,在改善生活质量和非运动症状方面显示优势 |
腹膜透析输注疗法领域的新进展
目前,APD 的 IT 框架正沿着三个主要维度发展:(i)新型化合物的开发,(ii)药物输送系统的技术创新,以及(iii)治疗方案的改进。
即将进行的治疗
左旋多巴和多巴胺等已用于治疗帕金森病数十年的药物,目前正在被重新开发成新型输注制剂,以进一步提高其对控制病情波动的疗效。其中最先进的是ND0612,一种处于后期研发阶段的皮下注射左旋多巴-卡比多巴制剂。3期BouNDless试验表明,与口服疗法相比,该制剂在“开”期和“关”期均有显著改善,且未出现令人困扰的运动障碍。输注部位反应常见(56-67.5%),但很少导致停药。全身不良反应不常见(约5%):值得注意的是,与LDp/CDp相比,幻觉的发生率较低,尽管其潜在机制仍在研究中。此外,用于输注的口服(Dopafuse™)、皮下(DIZ102)和静脉(DIZ101)左旋多巴制剂目前仍处于早期研发阶段已报道了良好的安全性和药代动力学特征;此外,还描述了运动功能改善的初步结果。同样,一项 I 期研究表明,每周皮下注射聚合罗替戈汀 (SER-214) 可稳定发挥药代动力学作用,并产生剂量依赖性的运动功能改善。
与此同时,人们正在探索全新的输注给药化合物。值得注意的是,通过皮下泵和颅内导管进行脑内厌氧多巴胺输注已成为一种潜在的治疗方法:最近的报告显示,即使在超治疗剂量下,也能减少“关期”时间,并保持运动控制稳定,且不出现运动障碍。通过脑内递送编码神经营养因子或酶的病毒载体进行基因治疗正在研究中:GDNF、CDNF 和 AADC 输注已证明其安全性,并通过 PET 证实可恢复多巴胺能功能,并有早期运动功能改善的迹象。
最近报道了一些令人鼓舞的初步数据,这些数据涉及使用源自多能干细胞/胚胎干细胞的多巴胺能祖细胞进行干细胞移植:PET 成像证实移植存活,多巴胺摄取增强,但观察到运动障碍增加,可能是由于口服药物未改变所致。
创新型药物输送系统
药物输送系统的便携性是影响治疗依从性的关键因素。为此,业界正在泵的设计中应用新技术,尤其致力于缩小泵的尺寸和降低噪音。然而,设备过度小型化可能会影响其易用性,特别是对于视力障碍或技术经验有限的患者而言。
由于输注部位不良事件是导致治疗中断的主要原因,因此减少此类不良事件是信息技术创新的一个关键方面。鉴于此,微针和完全无针输注技术正在研发中。
最后,虽然“闭环”信息技术已经应用于其他疾病(例如,用于糖尿病的葡萄糖传感器引导的胰岛素持续皮下输注),但其在帕金森病中的适用性仍在研究中。缓慢运动/震颤和血浆药物浓度分别通过可穿戴设备和植入式传感器进行评估,是动态指导药物输注速率的潜在生物标志物。
不断演变的管理策略
对于仅接受中耳炎治疗效果不佳的APD患者,尽早启动DAT治疗已被大力提倡。在此背景下,各方致力于提高信息技术在各个治疗阶段的可及性:从转诊到治疗启动,再到专业的长期随访。然而,性别、社会经济和地域差异仍然限制着这些疗法在全球范围内的普及。
在选择治疗方案时,个体化方法(考虑临床/社会特征和个人偏好)至关重要。虽然目前尚无直接比较DAT的RCT,但荟萃分析表明,LCIG在减少“关期”和改善生活质量方面优于CSAI和最佳药物治疗。一般来说,对于左旋多巴敏感性高且侵入性耐受性有限的患者,CSAI 适用于治疗严重运动波动或吞咽困难的患者;而对于运动波动严重的患者,尽管 LCIG 存在操作负担和神经病变风险,但其仍是更佳选择。LECIG可能降低代谢物相关毒性并提高便携性,但由于其区域性供应有限,相关证据仍然有限。新兴的皮下注射左旋多巴提供了一种微创选择,尤其适用于年轻、活跃的患者。
除了主要的运动症状外,非运动症状近年来也日益受到重视,成为指导IT选择的重要因素。相比之下,遗传因素的作用目前尚不明确。
由专业护士参与的居家辅助项目正在改变输液部位不良事件、轻微设备故障以及跨学科团队协调的常规管理方式。基于目前远程脑深部刺激编程的经验,可以合理预期,远程医疗将在不久的将来在信息技术管理中发挥越来越重要的作用。
最后,全天候输注与睡眠障碍和晨起运动不能的改善有关。虽然较早上市的药物(例如LCIG)最初是为日间输注而设计的,但最近推出的LDp/CDp已获准全天24小时给药。为了更好地缓解夜间症状,未来推出的免疫治疗药物也可能保持延长的输注时间。
专家意见:结论与展望
APD治疗领域正在不断发展,预计IT将继续在其治疗管理中发挥关键作用。近期取得的进展,尤其是LDp/CDp的获批,标志着一个重要的里程碑,但预计在不久的将来还会有进一步的发展(图1)。
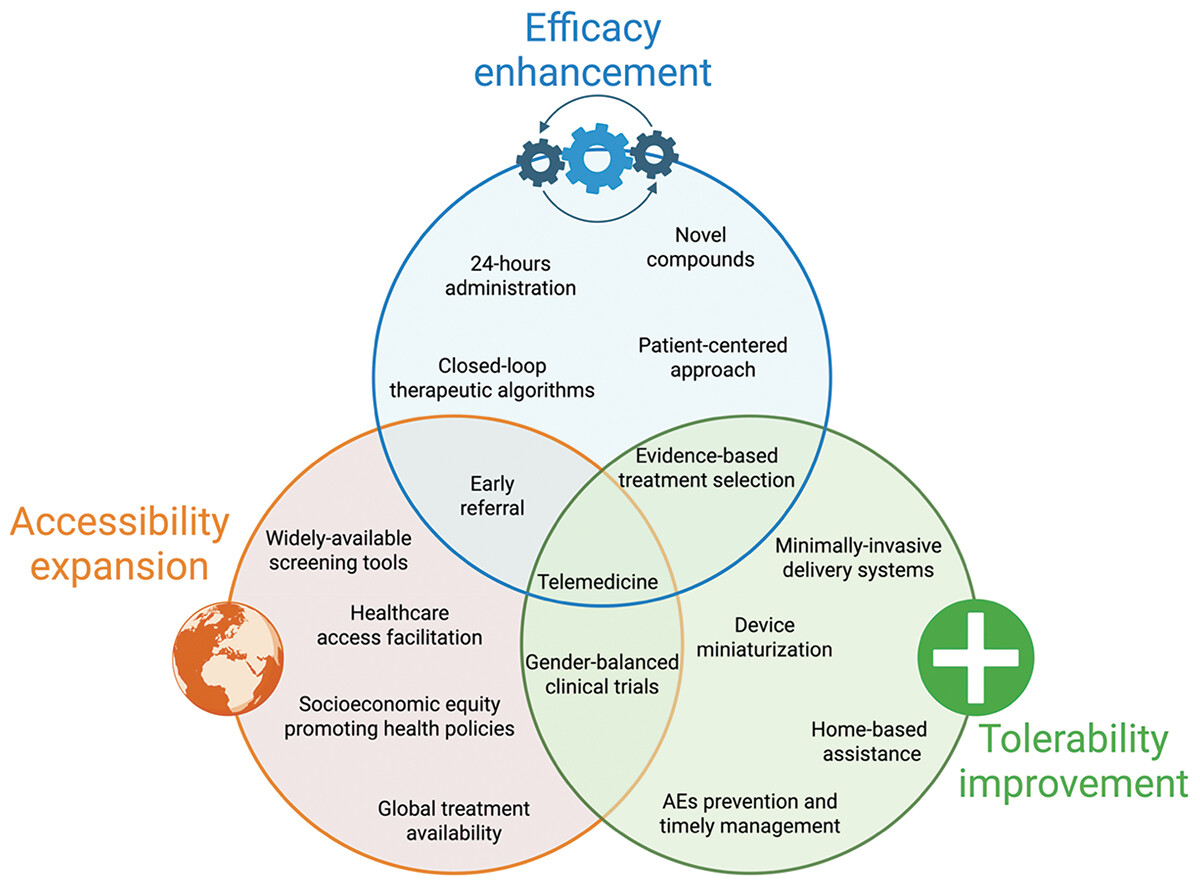
图1.帕金森病输液治疗的关键挑战及可能的管理策略。
首先,必须提高全球信息技术的可及性,以克服社会经济、性别和地域差异。扩大辅助治疗技术的普及范围有助于尽早转诊,这在晚期帕金森病(APD)的管理中日益受到重视。为此,正在整合新型筛查工具,以加强对符合辅助治疗技术条件的APD患者的及时识别。应解决缺乏结构化治疗选择指南的问题;同时,将可穿戴技术应用于临床实践可能有助于实现以患者为中心的个性化治疗方案。
其次,提高信息技术耐受性可以拓宽其适应症。这一目标不仅限于减少不良事件,还包括通过优化方案(涉及患者、照护者和医疗专业人员)来预防和及时管理不良事件。在此背景下,专科护士和远程医疗的作用日益凸显,同时,更高效的给药系统也在不断发展。这其中就包括将多巴胺直接输送到大脑的可能性。
最后,人们十分关注细胞移植或基因疗法等新兴疗法将如何融入现有的APD信息技术框架,从而弥补现有方法的局限性。尽管在解读初步研究结果时需要谨慎,但鉴于众多正在进行的试验和技术进步,持续的研究为乐观前景提供了充分的理由。
郑重声明:本文版权归原作者所有,转载文章仅为传播更多信息之目的,如作者信息标记有误,请第一时间联系我们修改或删除,多谢。


发表回复